職業病は、会社にとっても働く人にとっても見過ごせない問題です。適切な対策を怠れば、従業員の健康被害だけでなく、会社の評判低下や優秀な人材の流出にもつながりかねません。
人事担当者として、職業病の症状とその予防法を理解することは、安心して働ける職場づくりの第一歩となります。
本記事では、職業病の基礎知識から実践的な対策まで、人事担当者に役立つ情報をわかりやすくお届けします。
【無料ダウンロード】部下の生産性を向上させるストレス分析とは人事担当者として、職業病の症状とその予防法を理解することは、安心して働ける職場づくりの第一歩となります。
本記事では、職業病の基礎知識から実践的な対策まで、人事担当者に役立つ情報をわかりやすくお届けします。
目次
職業病(業務上疾病)とは?定義を確認
職業病とは、労働条件や職場環境によって引き起こされる健康障害のことです。医学用語では「職業性疾病」、労働基準法上では「業務上疾病」と呼ばれます。
化学物質を扱う工場での肺疾患や、長時間のパソコン作業による腱鞘炎などが、職業病の典型例です。職業病は労災保険による補償の対象となり、認定されるには業務と疾病の間に明確な因果関係が必要です。
従業員が業務上疾病にかかった場合、使用者は必要な療養の手配や医療費の負担などの義務を負います。
参考:業務上の疾病について|厚生労働省 沖縄労働局
化学物質を扱う工場での肺疾患や、長時間のパソコン作業による腱鞘炎などが、職業病の典型例です。職業病は労災保険による補償の対象となり、認定されるには業務と疾病の間に明確な因果関係が必要です。
従業員が業務上疾病にかかった場合、使用者は必要な療養の手配や医療費の負担などの義務を負います。
参考:業務上の疾病について|厚生労働省 沖縄労働局
『あるある』な仕事のクセと医学的な職業病の違い
「職業病」という言葉は日常会話でも使われますが、それは医学的・法律的な意味とは異なります。日常会話での「職業病」は、仕事を続けるうちについてしまった習慣やクセを指します。
たとえば、教師が無意識に赤ペンを持ち歩いたり、小売店員がスーパーでつい陳列棚の商品を綺麗に整えたりする行動がその例です。これらは健康に害を与えるものではなく、単なる行動パターンの一つと言えます。
一方、医学的な職業病は健康被害を伴うものであり、専門家による診断が必要です。また、条件を満たせば労災保険の対象となります。
つまり、日常的な職業上のクセと医学的な職業病の決定的な違いは、健康被害の有無と労災認定の可能性にあるのです。
たとえば、教師が無意識に赤ペンを持ち歩いたり、小売店員がスーパーでつい陳列棚の商品を綺麗に整えたりする行動がその例です。これらは健康に害を与えるものではなく、単なる行動パターンの一つと言えます。
一方、医学的な職業病は健康被害を伴うものであり、専門家による診断が必要です。また、条件を満たせば労災保険の対象となります。
つまり、日常的な職業上のクセと医学的な職業病の決定的な違いは、健康被害の有無と労災認定の可能性にあるのです。
労働災害との違い
労働災害とは、業務が原因で労働者が負傷したり病気になったりすることをいいます。一見すると職業病と似ていますが、両者には明確な違いがあります。
職業病と労働災害の主な違いは、発症のタイミングと原因です。職業病は長期間の作業や有害環境に長くさらされることで徐々に発症します。たとえば、振動工具の長期使用による末梢神経障害がその典型例と言えるでしょう。
一方、労働災害は転倒や挟まれなどの突発的な事故によって即座に発生するものです。工事現場での足場からの転落による骨折などがこれに当たります。
労災認定においては、厚生労働省が示す「職業病リスト」への該当性が重要な判断基準となっています。
職業病と労働災害の主な違いは、発症のタイミングと原因です。職業病は長期間の作業や有害環境に長くさらされることで徐々に発症します。たとえば、振動工具の長期使用による末梢神経障害がその典型例と言えるでしょう。
一方、労働災害は転倒や挟まれなどの突発的な事故によって即座に発生するものです。工事現場での足場からの転落による骨折などがこれに当たります。
労災認定においては、厚生労働省が示す「職業病リスト」への該当性が重要な判断基準となっています。
職業病の種類と具体例
一口に職業病と言っても、その範囲は腰痛から内臓疾患まで多岐にわたります。ここでは厚生労働省が定める「職業病リスト」をもとに、以下9種類に分けて解説します。
1. 業務上の負傷に起因する疾病
2. 体に無理な負担がかかる仕事で起こる疾病
3. 騒音や振動などが原因の疾病(物理的要因による疾病)
4. 化学物質が原因の疾病
5. 粉じんを飛散する場所における業務による疾病
6. 細菌やウイルスが原因の疾病
7. がんを引き起こす可能性のある物質による疾病
8. 長時間労働が起因となる疾病
9. 心理的負荷に起因する疾病
参考:職業病リスト(労働基準法施行規則別表第1の2)|厚生労働省
2. 体に無理な負担がかかる仕事で起こる疾病
3. 騒音や振動などが原因の疾病(物理的要因による疾病)
4. 化学物質が原因の疾病
5. 粉じんを飛散する場所における業務による疾病
6. 細菌やウイルスが原因の疾病
7. がんを引き起こす可能性のある物質による疾病
8. 長時間労働が起因となる疾病
9. 心理的負荷に起因する疾病
参考:職業病リスト(労働基準法施行規則別表第1の2)|厚生労働省
1. 業務上の負傷に起因する疾病
「業務上の負傷に起因する疾病」とは、仕事中に負ったケガが原因で後から発症する病気のことです。
- 作業中の切り傷から細菌感染を起こした場合
- 業務中の事故による負傷が原因で後遺症が残った場合 など
2. 体に無理な負担がかかる仕事で起こる疾病
作業姿勢や使用する機械器具、体の特定部位に加わる負荷から生じる疾患も職業病です。重労働などに従事することで発生する筋肉、腱、骨または関節の疾患がこれに当たります。
- 手や腕を繰り返し使うことによる腱鞘炎
- 過度な重量物の取り扱いによる疲労骨折、腹部ヘルニア など
3. 物理的要因による疾病
職場環境特有の物理的要因も職業病の原因として認められています。日常生活ではめったに遭遇しない環境ストレスが、この種の職業病を引き起こす主な要因です。
これは急激な気圧変化、極端な温度環境、強度の騒音、有害な光線などが該当します。
物理的要因による疾病の代表的な事例は、以下の通りです。
これは急激な気圧変化、極端な温度環境、強度の騒音、有害な光線などが該当します。
物理的要因による疾病の代表的な事例は、以下の通りです。
- 紫外線や赤外線、レーザー光線を扱う作業による皮膚疾患
- マイクロ波にさらされる業務による白内障などの眼疾患
- 工場や建設現場などでの長期間の騒音にさらされることによる難聴
- 気圧の低い高所や潜水作業などでの急激な気圧変化による高山病や減圧症 など
4. 化学物質が原因の疾病
化学物質による疾病は、職場で使用される化学物質や有害物質に触れたり吸い込んだりすることで発生する病気です。これらは化学物質が体内に入ることで引き起こされる健康被害を指します。
- すす、鉱物油、樹脂硬化剤などによる皮膚炎やアレルギー反応
- 有機溶剤(シンナーやベンゼンなど)による神経障害や感覚異常
- 有害な化学物質による記憶力低下や幻覚などの精神症状 など
これらの疾病を予防するためには、適切な保護具(手袋、マスク、ゴーグルなど)の着用、作業場の十分な換気、定期的な健康診断が重要です。また、化学物質の安全な取り扱い方法について、従業員への教育も欠かせません。
参考:労働基準法施行規則の規定に基づき厚生労働大臣が指定する単体たる化学物質及び化合物(合金を含む。)並びに厚生労働大臣が定める疾病を定める件|厚生労働省
参考:労働基準法施行規則の規定に基づき厚生労働大臣が指定する単体たる化学物質及び化合物(合金を含む。)並びに厚生労働大臣が定める疾病を定める件|厚生労働省
5. 粉じんを飛散する場所における業務による疾病
粉じんによる疾病は、作業中に発生する微細な粉じんを吸い込むことが原因で発症します。とくに鉱物の掘削作業、金属の研磨作業、アーク溶接作業などの現場で多く発生します。
主な疾病には「じん肺症」があり、これは鉱物や金属、石綿(アスベスト)、有機物などの微細な粉じんを長期間吸い込むことで肺に沈着し、肺組織が線維化して硬くなる病気です。特徴的なのは、粉じん作業を行った後に数年から十数年かけて発症・進行する点です。
初期段階では無症状のことが多いじん肺症。しかし進行すると、咳や痰、息切れなどの症状が現れ、さらに悪化した場合には呼吸困難を引き起こします。
これらの粉じん作業を行う場合には、じん肺法や粉じん障害防止規則の適用があり、事業者は粉じん障害防止のための必要な措置を講じなければなりません。
参考:粉じん障害防止対策について|厚生労働省 北海道労働局
参考:労災保険 業務上疾病の認定基準及び関連通達集(上)P19|厚生労働省
主な疾病には「じん肺症」があり、これは鉱物や金属、石綿(アスベスト)、有機物などの微細な粉じんを長期間吸い込むことで肺に沈着し、肺組織が線維化して硬くなる病気です。特徴的なのは、粉じん作業を行った後に数年から十数年かけて発症・進行する点です。
初期段階では無症状のことが多いじん肺症。しかし進行すると、咳や痰、息切れなどの症状が現れ、さらに悪化した場合には呼吸困難を引き起こします。
これらの粉じん作業を行う場合には、じん肺法や粉じん障害防止規則の適用があり、事業者は粉じん障害防止のための必要な措置を講じなければなりません。
参考:粉じん障害防止対策について|厚生労働省 北海道労働局
参考:労災保険 業務上疾病の認定基準及び関連通達集(上)P19|厚生労働省
6. 細菌やウイルスが原因の疾病
細菌やウイルスが原因の職業病は、病原体に接触する機会が多い特定の職種で発症リスクが高まります。主に医療・介護従事者、病原体研究者、動物・動物製品取扱者などで発症しやすい傾向があります。
- 患者の診察や看護による伝染性疾患
- 動物を取り扱う業務によるブルセラ病や炭疽病
- 湿潤地における業務によるレプトスピラ症 など
7. がんを引き起こす可能性のある物質による疾病
「職業がん」も職業病として認定されています。これは職場で特定の化学物質や放射線に長期間さらされることで発症します。
職業がんの特徴は、物質にさらされてから発症までの期間が長い点です。多くの場合、発症まで10年以上かかります。
また、初期症状に乏しいため発見が遅れがちです。
職業がんの特徴は、物質にさらされてから発症までの期間が長い点です。多くの場合、発症まで10年以上かかります。
また、初期症状に乏しいため発見が遅れがちです。
- ベンゾトリクロライドによる肺がん
- 石綿(アスベスト)による肺がんや中皮腫
- コールタールや煙突掃除による皮膚がんや肺がん など
がんを引き起こす物質による職業病の予防には特別な注意が必要です。
参考:労災保険 業務上疾病の認定基準及び関連通達集(上)P23|厚生労働省
参考:産業保健コラム 化学物質による職業癌-(2) ヒトをモルモット替わりにせず、発がん物質の特定とリスク評価を|独立行政法人 愛媛産業保健総合支援センター
参考:労災保険 業務上疾病の認定基準及び関連通達集(上)P23|厚生労働省
参考:産業保健コラム 化学物質による職業癌-(2) ヒトをモルモット替わりにせず、発がん物質の特定とリスク評価を|独立行政法人 愛媛産業保健総合支援センター
8. 長時間労働が起因となる疾病
長時間労働に起因する疾病も職業病として認定されています。いわゆる「過労死」と呼ばれる多くの事例がこのカテゴリーに分類されます。
労災補償の対象となる主な疾患は以下の通りです。
【脳・血管系疾患】
労災補償の対象となる主な疾患は以下の通りです。
【脳・血管系疾患】
- 脳出血
- くも膜下出血
- 脳梗塞
- 高血圧性脳症 など
【心臓・血管系疾患】
- 心筋梗塞
- 狭心症
- 心停止(心臓性突然死を含む)
- 解離性大動脈瘤 など
これらの疾病に付随する合併症も労災補償の対象となります。長時間労働は少しずつ体に負担を蓄積させます。この蓄積した負担が突然の発症につながるため、予防対策が重要です。
参考:労災保険 業務上疾病の認定基準及び関連通達集(上)P88|厚生労働省
参考:労災保険 業務上疾病の認定基準及び関連通達集(上)P88|厚生労働省
9. 心理的負荷に起因する疾病
業務上のストレスによって引き起こされる精神障害も職業病として認められています。
【対象となる主な精神障害】
【対象となる主な精神障害】
- うつ病
- 双極性障害
- パニック障害
- 強迫性障害
- 社会不安障害
- 適応障害
- 外傷後ストレス障害(PTSD)
- 統合失調症 など
近年、こうした心理的要因による労災認定件数は増加傾向にあり、企業による予防対策と適切な早期サポート体制の構築が重要視されています。
参考:精神障害の労災認定|厚生労働省 都道府県労働局 労働基準監督署 P2
参考:神経性症障害|所沢市
参考:気分障害|ヘルプノート:こころもメンテしよう
参考:精神障害の労災認定|厚生労働省 都道府県労働局 労働基準監督署 P2
参考:神経性症障害|所沢市
参考:気分障害|ヘルプノート:こころもメンテしよう
職業病リスクの高い業種とその要因
株式会社ドクタートラストが運営する「ストレスチェック研究所」は興味深い調査結果を発表しています。健康リスクがとくに高い業種として「医療、福祉」と「運輸業、郵便業」の2つが明らかになりました。
これらの業種で発生しやすい職業病とその要因について詳しく見ていきましょう。
参考:健康リスクの高い業種は「医療、福祉」と「運輸業、郵便業」|KYODO NEWS PRWIRE
これらの業種で発生しやすい職業病とその要因について詳しく見ていきましょう。
参考:健康リスクの高い業種は「医療、福祉」と「運輸業、郵便業」|KYODO NEWS PRWIRE
医療・福祉業(介護士・看護師など)
医療・福祉業で最も発生しやすい職業病は「腰痛」と「精神障害」です。厚生労働省の調査では、保健衛生業の腰痛発生率(死傷年千人率)は全業種平均(0.1)を大幅に上回る0.25となっています。
※死傷年千人率とは…1年間の労働者1,000人当たりに発生した死傷者数の割合
※死傷年千人率とは…1年間の労働者1,000人当たりに発生した死傷者数の割合
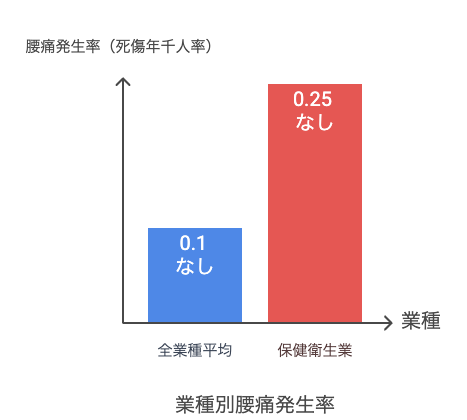
これは主に介護・看護作業における移乗・入浴介助などによる腰部への過負荷が主な原因です。
また、精神障害のリスクも高く、令和5年度「過労死等の労災補償状況」によると、精神障害に関する事案の労災請求件数は「医療、福祉」が最多となっています。
この背景には、医療・福祉業特有の「仕事のコントロールのしづらさ」があります。人の命を扱う仕事では、一刻を争う事態や緊急性の高い事態への対応が最優先事項になるため、自分のペースで仕事のやり方を決められず、結果的にストレス負荷が高まる傾向にあるのです。
参考:保健衛生業における腰痛の予防|厚生労働省
参考:令和5年度「過労死等の労災補償状況」を公表します|厚生労働省
また、精神障害のリスクも高く、令和5年度「過労死等の労災補償状況」によると、精神障害に関する事案の労災請求件数は「医療、福祉」が最多となっています。
この背景には、医療・福祉業特有の「仕事のコントロールのしづらさ」があります。人の命を扱う仕事では、一刻を争う事態や緊急性の高い事態への対応が最優先事項になるため、自分のペースで仕事のやり方を決められず、結果的にストレス負荷が高まる傾向にあるのです。
参考:保健衛生業における腰痛の予防|厚生労働省
参考:令和5年度「過労死等の労災補償状況」を公表します|厚生労働省
運輸業・郵便業(トラック運転手など)
運輸業・郵便業では、腰痛や脳・心臓疾患などの職業病リスクが高くなっています。
厚生労働省の調査によると、陸上貨物運送事業の腰痛発生率(死傷年千人率)は0.41と全業種平均(0.1)を大幅に上回っており、長時間運転による腰部負荷や荷物の積み下ろし作業が腰痛を誘発する主な要因となっているのです。
厚生労働省の調査によると、陸上貨物運送事業の腰痛発生率(死傷年千人率)は0.41と全業種平均(0.1)を大幅に上回っており、長時間運転による腰部負荷や荷物の積み下ろし作業が腰痛を誘発する主な要因となっているのです。
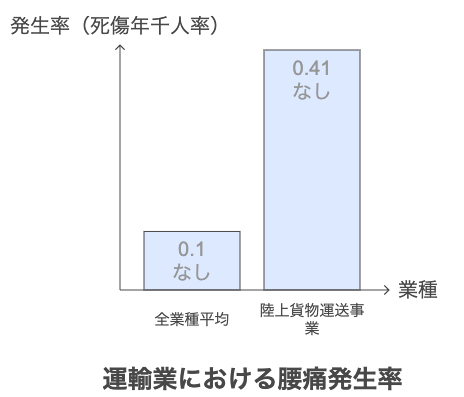
また、令和5年度「過労死等の労災補償状況」によると、脳・心臓疾患に関する事案の労災請求件数・支給決定件数ともに「運輸業・郵便業」が最多となっています。
運輸業では長時間労働が顕著であり、車両運転などの全身振動に長時間さらされる環境、作業場所の狭さ、機械や設備の配置の悪さなども職業病発生の要因となっているのです。
参考:陸上貨物運送事業における腰痛の予防|厚生労働省
参考:令和5年度「過労死等の労災補償状況」を公表します|厚生労働省
運輸業では長時間労働が顕著であり、車両運転などの全身振動に長時間さらされる環境、作業場所の狭さ、機械や設備の配置の悪さなども職業病発生の要因となっているのです。
参考:陸上貨物運送事業における腰痛の予防|厚生労働省
参考:令和5年度「過労死等の労災補償状況」を公表します|厚生労働省
職業病(業務上疾病)の現状と推移
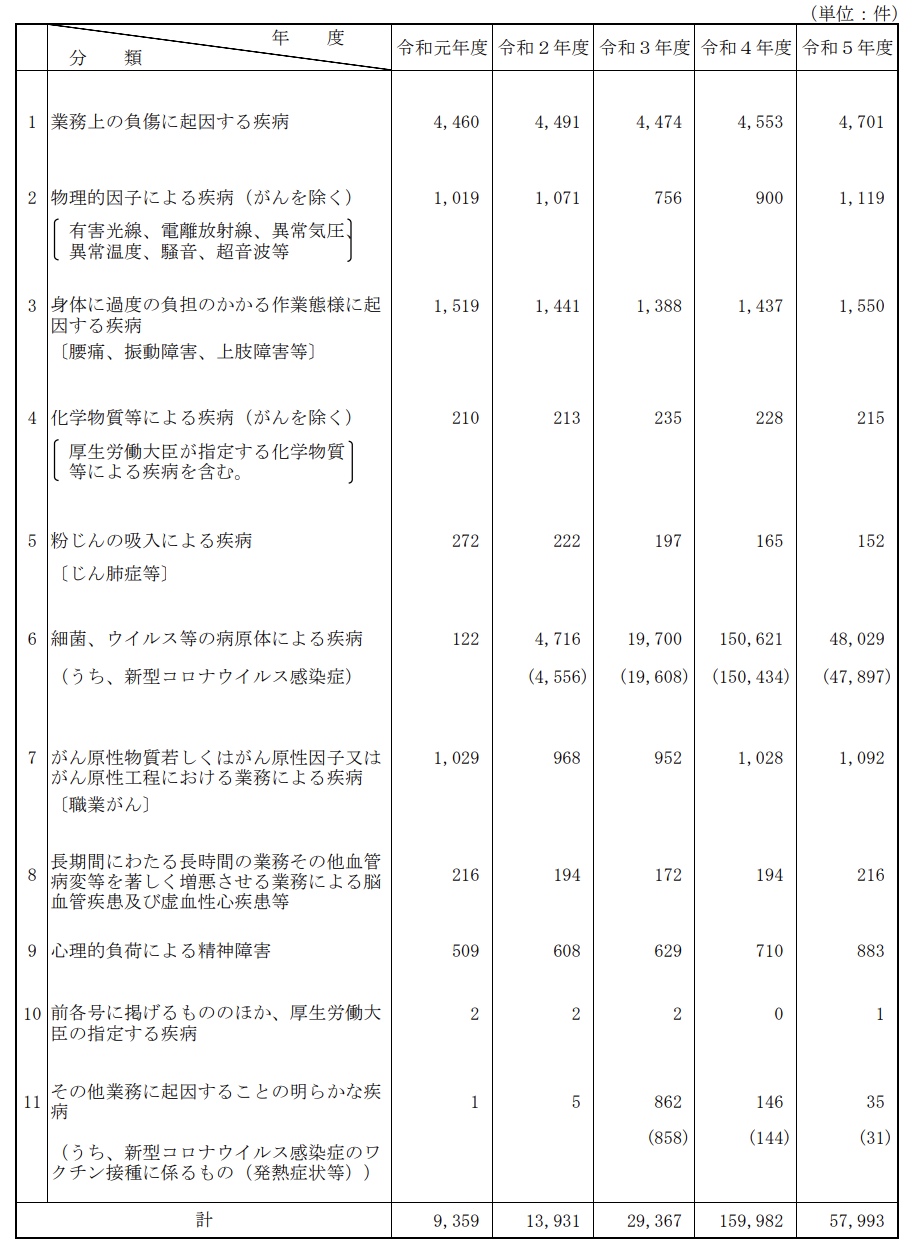
これまで具体的な業種別の職業病リスクを見てきましたが、ここからは職業病全体の傾向と経年変化について掘り下げていきましょう。職業病の発生状況を時系列で理解することで、今後の予防策の方向性が見えてきます。
厚生労働省の「令和5年度 業務上疾病の労災補償状況調査結果」によると、職業病の新規支給決定件数には以下のような特徴的な変化が見られます。
まず注目すべきは、令和2年度以降の「細菌、ウイルス等の病原体による疾病」の急増です。とくに「うち新型コロナウイルス感染症」が爆発的に増加し、令和5年度においても高水準で推移しています。
これは社会全体の感染状況を反映した変化と言えるでしょう。
厚生労働省の「令和5年度 業務上疾病の労災補償状況調査結果」によると、職業病の新規支給決定件数には以下のような特徴的な変化が見られます。
まず注目すべきは、令和2年度以降の「細菌、ウイルス等の病原体による疾病」の急増です。とくに「うち新型コロナウイルス感染症」が爆発的に増加し、令和5年度においても高水準で推移しています。
これは社会全体の感染状況を反映した変化と言えるでしょう。
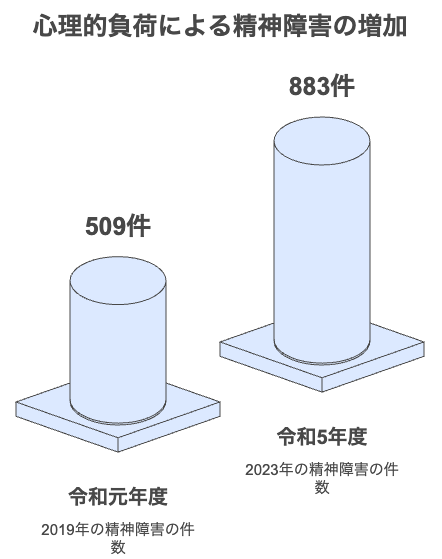
次に「心理的負荷による精神障害」の件数は、令和元年度の509件から令和5年度には883件へと増加傾向にあります。これは働き方の変化や社会情勢などの影響により、精神的な負担を感じる労働者が増えていることを示唆しています。
「物理的因子による疾病(がんを除く)」については、令和3年度に大きく減少しましたが、その後増加に転じました。一方、「粉じんの吸入による疾病」は令和元年度の272件から令和5年度には152件へと減少しており、作業環境の改善や予防対策の進展などが大きく影響していると考えられます。
全体的に見ると、職業病の新規支給決定件数は増加傾向にあることが分かります。これらのデータから、職場における健康リスク管理の重要性が一層高まっていると言えるでしょう。
「物理的因子による疾病(がんを除く)」については、令和3年度に大きく減少しましたが、その後増加に転じました。一方、「粉じんの吸入による疾病」は令和元年度の272件から令和5年度には152件へと減少しており、作業環境の改善や予防対策の進展などが大きく影響していると考えられます。
全体的に見ると、職業病の新規支給決定件数は増加傾向にあることが分かります。これらのデータから、職場における健康リスク管理の重要性が一層高まっていると言えるでしょう。
ミイダスは自社にフィットする人材を特定してアプローチできる
「アセスメントリクルーティング」採用ツールです。
まずは無料トライアルをお試しください。
アカウントを登録してミイダス人材・カルチャー分析を利用する※アカウントの登録及びご登録後のご利用は無料です。
職業病の疑いがある場合、企業が行うべき対応
企業は、従業員に職業病の疑いが見られる場合、迅速かつ適切に対応することが求められます。
以下では、企業がまず行うべき5つの対応手順について解説します。
以下では、企業がまず行うべき5つの対応手順について解説します。

1. 職業病リストをもとに従業員の状態を確認
厚生労働省の「職業病リスト」を用いて従業員の状態を確認します。このリストは労働基準法施行規則別表第1の2に定められており、労災認定の基準となるものです。
症状の確認だけでなく、業務との因果関係を特定することが重要です。たとえば、長時間のパソコン作業と手首の痛みの関連性や、化学物質の取り扱いと皮膚症状の関連性などを考慮しなければなりません。
企業側と従業員の間で認識の違いが生じた場合は、産業医や専門医などに相談することも検討しましょう。
参考:労働基準法施行規則 別表第一の二|e-GOV検索
症状の確認だけでなく、業務との因果関係を特定することが重要です。たとえば、長時間のパソコン作業と手首の痛みの関連性や、化学物質の取り扱いと皮膚症状の関連性などを考慮しなければなりません。
企業側と従業員の間で認識の違いが生じた場合は、産業医や専門医などに相談することも検討しましょう。
参考:労働基準法施行規則 別表第一の二|e-GOV検索
2. 労災指定病院での診察を手配
職業病リストに該当する症状が見られる場合、労災指定病院での受診を手配します。従業員には、受診時に「業務が原因の症状である」ことを医師にしっかり伝えるよう指示することが大切です。
労災指定病院では、診察費用や薬代は病院から労働基準監督署に直接請求されるため、従業員の窓口支払いは不要です。もし労災指定病院以外で受診した場合は、一旦全額を支払った後、労働基準監督署に請求手続きを行うことで医療費が全額返金される仕組みになっています。
労災指定病院では、診察費用や薬代は病院から労働基準監督署に直接請求されるため、従業員の窓口支払いは不要です。もし労災指定病院以外で受診した場合は、一旦全額を支払った後、労働基準監督署に請求手続きを行うことで医療費が全額返金される仕組みになっています。
3. 労災申請手続きの実施
従業員から職業病の報告があった際は、速やかに労災認定のための手続きを行い、管轄の労働基準監督署に必要書類を提出しなければなりません。
労働災害の報告義務は法的に定められており、報告を怠ったり不実の内容を届け出たりした場合には、法令違反として罰則の対象となる可能性があります。さらに重大な事案では、より厳しい刑事上の責任が問われるケースもあるため注意が必要です。
これらの手続きは労働者の権利を守るためのものであり、企業の責任として適切に対応することが求められます。
参考:労働災害が発生したとき|厚生労働省
労働災害の報告義務は法的に定められており、報告を怠ったり不実の内容を届け出たりした場合には、法令違反として罰則の対象となる可能性があります。さらに重大な事案では、より厳しい刑事上の責任が問われるケースもあるため注意が必要です。
これらの手続きは労働者の権利を守るためのものであり、企業の責任として適切に対応することが求められます。
参考:労働災害が発生したとき|厚生労働省
4. 従業員の状況に応じた休職や職務変更の検討
職業病と診断された従業員には、症状の程度に合わせて休職期間の設定や職務内容の変更などを検討する必要があります。無理に従来の業務を続けさせることで症状が悪化するリスクもあるため、柔軟な対応が求められます。
腰痛のある従業員には重い物の持ち上げ作業を控えるよう配慮したり、化学物質によるアレルギー症状がある従業員に対しては別の職務への配置転換を検討するなど、個々の状況に合わせた対応が重要です。
従業員の健康状態を最優先に考えながら、無理なく働ける環境を整えることが、結果的に企業全体の生産性向上にもつながります。
【関連記事:休業補償とは?支給される要件や計算方法などをわかりやすく解説】
腰痛のある従業員には重い物の持ち上げ作業を控えるよう配慮したり、化学物質によるアレルギー症状がある従業員に対しては別の職務への配置転換を検討するなど、個々の状況に合わせた対応が重要です。
従業員の健康状態を最優先に考えながら、無理なく働ける環境を整えることが、結果的に企業全体の生産性向上にもつながります。
【関連記事:休業補償とは?支給される要件や計算方法などをわかりやすく解説】
5. 原因究明と再発防止に向けた検討と実施
職業病が発生した場合、同じ業務に従事する他の従業員も同様のリスクにさらされています。そのため、発生原因の究明と再発防止策の検討・実施は非常に重要です。
効果的な対策としては、まず環境測定や作業工程の見直しが挙げられます。さらに衛生委員会での継続的な検討、労働時間の適正管理、定期的なストレスチェックの実施なども重要です。
原因に応じた具体的な対策と、その実施状況の定期的な確認が健全な労働環境の維持・向上につながります。
効果的な対策としては、まず環境測定や作業工程の見直しが挙げられます。さらに衛生委員会での継続的な検討、労働時間の適正管理、定期的なストレスチェックの実施なども重要です。
原因に応じた具体的な対策と、その実施状況の定期的な確認が健全な労働環境の維持・向上につながります。
職業病を防ぐために、企業ができる対策とは?
職業病を予防するには、企業側の取り組みが不可欠です。従業員の健康を守るための環境整備から制度づくりまで、さまざまな対策を計画的に実施することが重要となります。
ここでは、企業が実施できる6つの主要な対策について解説します。
ここでは、企業が実施できる6つの主要な対策について解説します。
1. 働きやすい職場環境づくり
職業病を予防し従業員の健康を維持するには、快適な職場環境への配慮が欠かせません。従業員が作業しやすい環境を整えることも職業病予防につながります。
【働きやすい職場環境づくりの例】
【働きやすい職場環境づくりの例】
- 適切な温度や湿度の管理
- 十分な照明の確保
- 安全性の高い床材の選択
- ゆとりある作業スペースの確保
- 機械や道具置き場の最適化
- 作業台や椅子の高さ調整機能の導入
- 床面への疲労軽減マットの設置
- 重量物運搬用リフトや台車の適切な配置
とくに腰痛対策は重要です。製造業、建設業、運輸業など、さまざまな業種で発生している腰痛は、東京労働局管内における業務上疾病の約7割を占めているというデータがあります。
このことからも、作業環境の設計段階から腰痛予防を考慮すべきと言えるでしょう。また、従業員が定期的に姿勢を変えられる休憩スペースの確保も腰痛予防に効果的です。
参考:職業性疾病の予防|厚生労働省 東京労働局
このことからも、作業環境の設計段階から腰痛予防を考慮すべきと言えるでしょう。また、従業員が定期的に姿勢を変えられる休憩スペースの確保も腰痛予防に効果的です。
参考:職業性疾病の予防|厚生労働省 東京労働局
2. 定期的な健康診断の実施
従業員の健康状態を継続的にモニタリングすることで、病気の早期発見や予防につなげられます。また、業務内容に応じた特殊健康診断の実施も欠かせません。
たとえば、粉じんを扱う作業に従事する従業員には、定期的なじん肺検査の実施が義務付けられています。じん肺の進行度合いに応じて、健診の頻度をも適切に管理することも重要です。
また、腰部に負担のかかる作業に従事する従業員には、厚生労働省の指針により半年ごとの腰部検査が推奨されています。
検査結果に基づいて、作業環境や作業方法の見直し、職業病予防に努めましょう。
参考:職業性疾病の予防|厚生労働省 東京労働局
参考:職場における腰痛予防対策指針及び解説 P7
【関連記事:健康診断とは?会社に実施義務がある健診の種類や人間ドックとの違いを解説】
たとえば、粉じんを扱う作業に従事する従業員には、定期的なじん肺検査の実施が義務付けられています。じん肺の進行度合いに応じて、健診の頻度をも適切に管理することも重要です。
また、腰部に負担のかかる作業に従事する従業員には、厚生労働省の指針により半年ごとの腰部検査が推奨されています。
検査結果に基づいて、作業環境や作業方法の見直し、職業病予防に努めましょう。
参考:職業性疾病の予防|厚生労働省 東京労働局
参考:職場における腰痛予防対策指針及び解説 P7
【関連記事:健康診断とは?会社に実施義務がある健診の種類や人間ドックとの違いを解説】
3. 職場の安全チェックと改善
定期的な職場の安全チェックと改善は、職業病予防の核心部分です。危険な化学物質の管理状況や換気装置、防護設備の動作確認を定期的に行うことで、リスクを最小限に抑えられます。
また、職業病・労災予防の取り組みとして「危険予知活動(KY活動)」の実施も効果的です。これは作業前に潜在的な危険を予測し、対策を立てる活動として多くの職場で採用されています。
【KY活動の進め方】
また、職業病・労災予防の取り組みとして「危険予知活動(KY活動)」の実施も効果的です。これは作業前に潜在的な危険を予測し、対策を立てる活動として多くの職場で採用されています。
【KY活動の進め方】
1. 現状を洗い出す
2. なぜ危険なのか、どのように危険なのかを深掘りする
3. 対策を立案する
4. 具体的な行動目標を設定する
2. なぜ危険なのか、どのように危険なのかを深掘りする
3. 対策を立案する
4. 具体的な行動目標を設定する
安全活動のもう一つの柱として、「ヒヤリ・ハット」報告制度の導入も重要です。これは事故には至らなかったものの、ヒヤリとしたりハッとした経験を報告・共有する仕組みです。
こうした小さな出来事を組織として集め対策を講じると、職場全体の安全意識が高まるでしょう。
こうした小さな出来事を組織として集め対策を講じると、職場全体の安全意識が高まるでしょう。
4. ストレスチェックの実施
定期的にストレスチェックを実施し、従業員の心の健康状態を確認しましょう。メンタル不調の早期発見・予防につなげやすくなります。
【ストレスチェックの活用方法】
【ストレスチェックの活用方法】
・個人への対応:ストレス度合いの高い従業員には産業医や専門家との面談機会を設け、適切なサポートを提供する
・組織分析:ストレスチェックの結果を組織全体で分析し、職場の人間関係や業務量など、ストレス要因となり得る問題点を洗い出す
・環境改善:分析結果に基づいた職場環境の改善を実施する
・組織分析:ストレスチェックの結果を組織全体で分析し、職場の人間関係や業務量など、ストレス要因となり得る問題点を洗い出す
・環境改善:分析結果に基づいた職場環境の改善を実施する
5. 労働時間の適正管理
長時間労働は、肉体的にも精神的にも職業病を引き起こす大きな要因となります。そのため職業病予防には労働時間の適切な管理と、休暇取得の推進が欠かせません。
残業時間の上限設定や、休憩時間の確実な取得を組織的に徹底しましょう。とくに暑い環境での作業では、熱中症予防のためにこまめな水分と塩分摂取の時間を確保することが重要です。
勤怠管理システムの導入や長時間労働者への定期面談など、従業員の働き方を適切に管理することが、過重労働による職業病予防には効果的です。
残業時間の上限設定や、休憩時間の確実な取得を組織的に徹底しましょう。とくに暑い環境での作業では、熱中症予防のためにこまめな水分と塩分摂取の時間を確保することが重要です。
勤怠管理システムの導入や長時間労働者への定期面談など、従業員の働き方を適切に管理することが、過重労働による職業病予防には効果的です。
6. 産業医と連携する
産業医との協力は、効果的な職業病予防のカギとなります。産業医を活用する主な方法は以下の通りです。
【産業医との連携ポイント】
【産業医との連携ポイント】
- 定期的な職場巡視で専門的な視点から改善点を指摘してもらう
- 健康診断結果を確認してもらい、医学的なアドバイスを得る
- 健康に不安のある従業員の相談窓口として活用する など
さらに、産業医の知識を職場全体で共有することも重要です。熱中症や腰痛など、よく起こる健康問題について産業医による勉強会を開催すれば、予防意識が高まるでしょう。
このような情報交換の場を定期的に設けることで、会社全体で職業病予防に取り組む体制が強化されます。
このような情報交換の場を定期的に設けることで、会社全体で職業病予防に取り組む体制が強化されます。
職業病を防ぐために従業員個人ができる対策とは?
職業病の予防は企業の取り組みだけでなく、従業員一人ひとりの意識と行動も重要です。日々の仕事の中で自分自身の健康を守るための対策を実践することで、多くの職業病を未然に防げます。
ここでは、従業員個人ができる3つの効果的な対策について解説します。
ここでは、従業員個人ができる3つの効果的な対策について解説します。
1. 自分の体に合わせた作業環境づくりと適切な動作
正しい作業姿勢を維持することは職業病予防の基本です。デスクワークでは背筋を伸ばし、モニターの高さを目線に合わせましょう。
長時間同じ姿勢を続けないよう意識することも大切です。重いものを持ち上げる際は、腰ではなく膝を曲げて行い、腰への負担を軽減します。
作業中は1時間に5分程度の小休憩を取り、首、肩、手首、腰などの簡単なストレッチを定期的に行いましょう。筋骨格系の障害を効果的に予防できます。
長時間同じ姿勢を続けないよう意識することも大切です。重いものを持ち上げる際は、腰ではなく膝を曲げて行い、腰への負担を軽減します。
作業中は1時間に5分程度の小休憩を取り、首、肩、手首、腰などの簡単なストレッチを定期的に行いましょう。筋骨格系の障害を効果的に予防できます。
2. 職場の有害要因から身を守る意識と行動
化学物質や粉じんを扱う作業では、安全データシート(SDS)で危険性を確認し、適切な保護具を着用しましょう。マスク、手袋、保護眼鏡などを正しく選択し、マスクのフィットチェックも忘れずに行います。
作業場の換気を十分に行い、局所排気装置は適切に使用することが重要です。粉じん作業では湿式作業を取り入れ、作業後は粉じんを払い落とし、手洗い・うがいを徹底しましょう。
「面倒だから」と省略せず、安全対策を日々の習慣にすることが職業病予防につながります。
作業場の換気を十分に行い、局所排気装置は適切に使用することが重要です。粉じん作業では湿式作業を取り入れ、作業後は粉じんを払い落とし、手洗い・うがいを徹底しましょう。
「面倒だから」と省略せず、安全対策を日々の習慣にすることが職業病予防につながります。
3. 心身の健康管理と早期対応の習慣化
過重労働による健康障害を防ぐには、労働時間の自己管理と十分な休息が不可欠です。時間外労働を減らし、長時間労働が続く場合は上司や産業医に相談しましょう。
質の良い睡眠を確保し、バランスの良い食事と適度な運動も心がけます。
職場のストレスチェックを活用して自身の精神状態を把握し、必要に応じてリラクゼーション技法を取り入れるのも効果的です。自分の健康状態を自分自身で管理する意識が、職業病予防の第一歩です。
質の良い睡眠を確保し、バランスの良い食事と適度な運動も心がけます。
職場のストレスチェックを活用して自身の精神状態を把握し、必要に応じてリラクゼーション技法を取り入れるのも効果的です。自分の健康状態を自分自身で管理する意識が、職業病予防の第一歩です。
組織サーベイを活用した効果的な職業病予防
職業病は多くの場合、小さな兆候から徐々に進行します。これらの初期症状をいち早く発見するために役立つのが、ミイダスの組織サーベイです。
組織サーベイは従業員の身体的・精神的コンディションを数値化し、経時的な変化を可視化します。
組織サーベイの最大の魅力は、毎月わずか5分程度のアンケートで従業員の状態を定点観測できる点です。体調不良や精神的負担の初期症状を早期に発見し、職業病に進展する前に対策が可能になります。
シンプルな質問設計と分析レポートで、人事担当者の負担を最小限に抑えるのも嬉しいポイント。導入企業からは「1on1では把握できなかった従業員の声を拾える」と好評です。
「直接話すのはもちろん大事ですが、組織サーベイのようなアンケート形式の方が答えやすい人もいる」といった評価もいただいております。
職業病予防に本気で取り組みたい企業には、組織サーベイの導入をおすすめします。詳しい内容や料金体系については、お問い合わせフォームからご連絡ください。健全な労働環境づくりを一緒に始めましょう。
【導入事例:大切にしたい人材教育、活躍ラーニングが後押しに!】
組織サーベイは従業員の身体的・精神的コンディションを数値化し、経時的な変化を可視化します。
組織サーベイの最大の魅力は、毎月わずか5分程度のアンケートで従業員の状態を定点観測できる点です。体調不良や精神的負担の初期症状を早期に発見し、職業病に進展する前に対策が可能になります。
シンプルな質問設計と分析レポートで、人事担当者の負担を最小限に抑えるのも嬉しいポイント。導入企業からは「1on1では把握できなかった従業員の声を拾える」と好評です。
「直接話すのはもちろん大事ですが、組織サーベイのようなアンケート形式の方が答えやすい人もいる」といった評価もいただいております。
職業病予防に本気で取り組みたい企業には、組織サーベイの導入をおすすめします。詳しい内容や料金体系については、お問い合わせフォームからご連絡ください。健全な労働環境づくりを一緒に始めましょう。
【導入事例:大切にしたい人材教育、活躍ラーニングが後押しに!】



















